Neurodegeneracja mózgu a jelita – sprawdź, co mają ze sobą wspólnego.
Endotoksyna to kompleks lipopolisacharydowy (LPS) występujący w błonie zewnętrznej bakterii Gram-ujemnych i cyjanobakterii, czyli sinicach, np. spirulinie. Endotoksynę LPS znaleziono również w organizmie eukariotycznym, jakim jest zaliczana do królestwa roślin chlorella [1]. LPS jest to toksyna dla naszego organizmu, która uwalnia się po rozpadzie (lizie) komórki, czyli w momencie śmierci naturalnej, pod wpływem podania antybiotyku i najprawdopodobniej podczas trawienia w żołądku. Zatrucie endotoksynami jest mechanizmem sepsy. Przedostawanie się endotoksyn do krwiobiegu i tkanek organizmu stanowi duże zagrożenie, jeśli jest długotrwałe, ponieważ jest przewlekłym stanem zapalnym dla organizmu. Dużym zagrożeniem jest również wtedy, gdy pojawia się nagle, a mechanizmy detoksykujące są upośledzone.
Kiedy możemy mieć niesprawne mechanizmy detoksykujące?
- Stłuszczenie lub słaba praca wątroby – zwykle widoczne są nieprawidłowości w badaniu krwi: AST, ALT, GGTP, bilirubina, kwas moczowy.
- Niewydolność lub dysfunkcja nerek: mocznik, kreatynina, BUN, eGFR.
- Choroba autoimmunologiczna: dowolne przeciwciała, np. ANA, aTPO, aTG, APCA, ANCA, itp.
- Problem z metylacją z powodu upośledzonego genu metylacji MTHFR (homo- lub heterozygota), który jest odpowiedzialny m.in. za oczyszczanie organizmu, regenerację, wytwarzanie glutationu, endogennego antyoksydanta.
- Podwyższony poziom homocysteiny [2, 3]. Według zakresu norm referencyjnych poziom jej powinien się mieścić do 15 μmol/l, natomiast doświadczenie pokazuje, że poziom powyżej 7 μmol/l często świadczy o zaburzeniach metylacji i współistniejącym defekcie genu MTHFR.
Kiedy endotoksyny pojawiają się w krwiobiegu?
- Gdy cierpimy na infekcje bakteryjne, o których nawet możemy nie wiedzieć, np. przewlekłe infekcje gardła, migdałów, ucha, zęba, pęcherza.
- Jeżeli mamy przetrwałe bakterie typu: Chlamydia pneumoniae, yersinia, salmonella, a o których nie wiemy, dopóki nie wykonamy specjalistycznych badań krwi.
- Podczas antybiotykoterapii. Wtedy intensywnie obumierają bakterie w organizmie oraz jelitach.
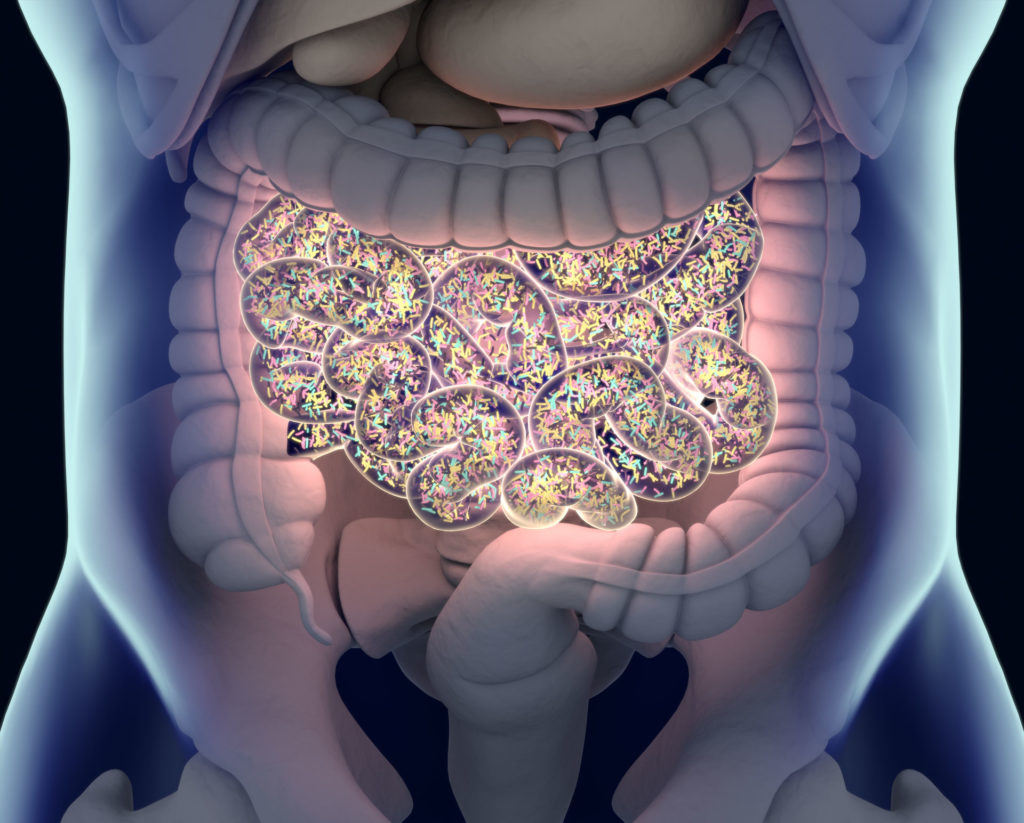
- W sytuacji gdy mamy rozszczelnione połączenia ścisłe w jelitach (tzw. syndrom cieknącego jelita). Jelito to największy rezerwuar bakterii Gram-ujemnych i endotoksyn. Markerem rozszczelnienia jelita jest badanie poziomu zonuliny z kału.
Obejrzyj film: Jelita – candida, nieszczelne, nadwrażliwe
Endotoksyna LPS z krwi
W specjalistycznym laboratorium można wykonać badanie, które określi poziom endotoksyny LPS we krwi. Jednakże należy wziąć pod uwagę, że chwilowy poziom może zależeć od liczby ognisk zapalnych w organizmie oraz od szczelności jelita. Skoro jelito jest największym rezerwuarem endotoksyn, to badanie krwi warto wykonać dopiero wtedy, gdy poziom zonuliny w kale będzie w normie. W przeciwnym razie nie rozstrzygniemy, czy endotoksyny we krwi pochodzą z nieszczelnych jelit, czy też mamy inne ogniska zapalne w organizmie.
Stany zapalne
Krążące we krwi endotoksyny LPS wyzwalają w organizmie prozapalne cytokiny, m.in. IL-1, IL-6, TNF-alfa. Nasilają one lub wywołują insulinooporność, silny efekt kataboliczny białek mięśniowych, modyfikują skład błony komórkowej, prowadząc do zaburzeń funkcjonowania receptorów insulinowych. Powodują fosforylację reszt serynowych białka IRS-1, hamując aktywację 3-kinazy fosfatydyloinozytolu i translokację białka GLUT-4 do błony komórkowej, obniżając w ten sposób wychwyt glukozy przez komórkę. IL-6 odgrywa rolę w powstawaniu insulinooporności w mięśniach szkieletowych, adipocytach, hepatocytach, komórkach β trzustki, prowadząc do rozwoju cukrzycy typu 1 i 2, hamuje glikogenezę w komórkach wątrobowych [4].

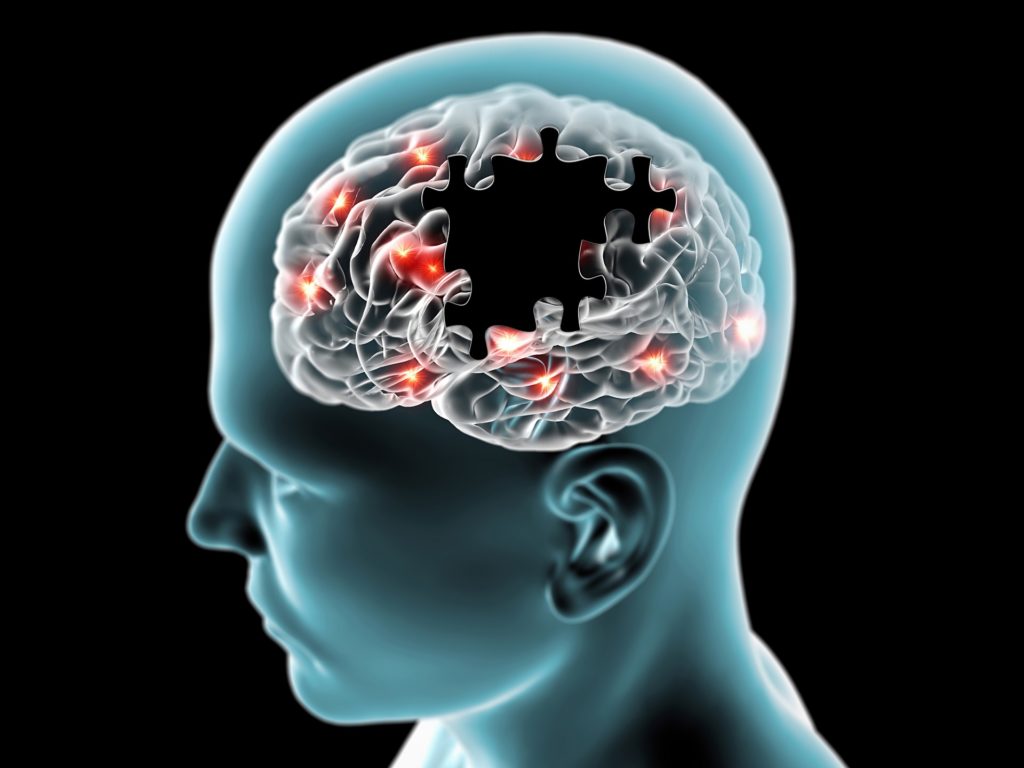
Do tej pory stany zapalne kojarzono z niemożliwością schudnięcia, z zaburzeniami budowy masy mięśniowej, z podłożem chorób autoimmunologicznych, natomiast nieczęsto zdawano sobie sprawę z tego, że pod wpływem stanów zapalnych neurodegeneracji ulega również mózg. Nadmiar TNF-alfa może być odpowiedzialny za neurodegenerację mózgu, chorobę Parkinsona, Alzheimera, narkolepsję i depresję [5].
TNF-alfa
TNF-alfa to czynnik martwicy nowotworu (ang. tumor necrosis factor). Jest prozapalną cytokiną produkowaną głównie przez monocyty i makrofagi, ale również w mniejszym stopniu m.in. przez adipocyty, neutrofile, mastocyty, fibroblasty oraz limfocyty [6].
- Działa cytotoksycznie na wiele komórek nowotworowych poprzez kaskadę kwasu arachidonowego. Prowadzi to do wzrostu stężenia wolnych rodników wewnątrz komórki nowotworowej oraz jej śmierci (dlatego też często wspomina się, że nadmierna suplementacja antyoksydantami nie musi być korzystna).
- Pobudza wątrobę do produkcji białka fazy ostrej (CRP), ale nie każdy stan zapalny przebiega z podwyższonym poziomem CRP.
- Zwiększa insulinooporność tkanek obwodowych.
- Stymuluje fagocytozę, a więc „zjadanie” bakterii. Niestety układ immunologiczny czasami popełnia fatalną pomyłkę, (jak to ma miejsce w chorobach autoimmunologicznych) i „zjadane” są własne komórki ważnych narządów. Nadmierne wydzielanie TNF-alfa łączy się z chorobami autoimmunologicznymi i nowotworami, gdyż uruchomienie fagocytozy na własne komórki doprowadza do zniszczenia, natomiast uruchomienie szlaku arachidonowego (to ta sama sytuacja co przy nadmiarze kwasów omega-6) to produkcja prozapalnych cytokin, które w nadmiarze działają pronowotworowo [6].
Prozapalne leukotrieny, które powstają z kwasu arachidonowego, pobudzają produkcję śluzu. Może się to objawiać katarem, skurczem oskrzeli u chorych na astmę, uszkodzeniem nabłonka naczyń krwionośnych, przez co może wzrastać poziom cholesterolu jako efekt reakcji obronnej i „naprawczej”. Zwiększają przepuszczalność nabłonka naczyń krwionośnych, co ułatwia migrację komórek zapalnych z krwi do tkanek i nasila dodatkowo odpowiedź zapalną. Działają upośledzająco na układ immunologiczny, mogą zaburzać produkcję interferonu. Wywołują również reakcje ogólnoustrojowe, np. nadciśnienie tętnicze, upośledzenie czynności skurczowej lewej komory serca [7].
Stany zapalne w organizmie mogą zatem powodować wiele chorób, które leczy się objawowo bez szukania pierwotnej przyczyny. Tymczasem są nią stany zapalne, a te mogą być wywołane choćby ukrytą infekcją, dysbiozą jelitową i rozszczelnionym jelitem.
Obejrzyj webinar i dowiedz się więcej o stanach zapalnych.
Neurodegeneracja mózgu a endotoksyna LPS
Przeprowadzono doświadczenie na myszach, wstrzykując im roztwór z endotoksyną LPS. Spowodowało to gwałtowny wzrost TNF-alfa w mózgu. Wynik pozostawał podwyższony przez 10 miesięcy, natomiast obwodowe (wątroba, surowica) stężenie TNF-alfa opadło po dziewięciu godzinach w surowicy i po tygodniu w wątrobie. Podanie endotoksyny spowodowało również aktywację komórek odpornościowych mózgu – mikrogleju – poprzez receptory TNF. Ich aktywacja spowodowała wytwarzanie prozapalnych cytokin do mózgu oraz stan zapalny układu nerwowego i niszczenie neuronów. Ponadto zmniejszyła się ilość hydroksylazy tyrozynowej w istocie czarnej mózgu o 23% na okres siedmiu miesięcy po podaniu endotoksyny [8].
Zmiany w istocie czarnej mózgu, co często jest powiązane z ilością dopaminy – chemicznego przekaźnika sygnału między neuronami, leżą u podłoża choroby Parkinsona.
Zapalenie i aktywacja mikrogleju występuje powszechnie w patogenezie wielu chorób neurodegeneracyjnych, w tym choroby Alzheimera, Parkinsona, Huntingtona, stwardnienia rozsianego oraz stwardnienia zanikowego bocznego. Podejrzewa się, że komórki mikrogleju stają się zbyt aktywne i wytwarzają czynniki cytotoksyczne wobec komórek mózgowych.
Ekspozycja matki w ciąży na działanie endotoksyny LPS ma kluczowe znaczenie dla rozwoju płodu, po pierwsze mogą zostać uszkodzone neurony, a po drugie – co gorsze – komórki mikrogleju mogą zostać trwale pobudzone do wytwarzania czynników neurotoksycznych, które to nie zostanie wyłączone nawet po porodzie [8].
M. Fuhrmann wraz ze współpracownikami (2010) zbadał, że komórki odpornościowe mózgu (mikroglej) są w stanie niszczyć płytki beta-amyloidowe związane z chorobą Alzheimera, co jest pożądanym zjawiskiem. Okazuje się również, że te same komórki odpornościowe gromadzą się wokół neuronów jeszcze przed tym, jak komórki mózgowe zaczynają obumierać. Nie jest to do końca zrozumiałym paradoksem: dlaczego własne komórki odpornościowe niszczą własne neurony? Autoagresję komórek mikrogleju zauważono również u myszy w przebiegu innych neurodegeneracyjnych chorób [9].
Wysiłek fizyczny a stany zapalne
Duży wysiłek fizyczny nasila rozszczelnienie jelita, co powoduje dysfunkcję w układzie pokarmowym i zwiększenie liczby prozapalnych cytokin we krwi.
Przeprowadzono badanie na 17 uczestnikach 24-godzinnego ultramaratonu, gdzie dystans wynosił 122–208 km, przy temperaturze 0–20°C, w terenie górzystym.
Próbki analizowano pod kątem zawartości endotoksyn bakteryjnych, białka CRP, profilu cytokin i osmolarności osocza. Po biegu zawartość endotoksyn wzrosła 37%, białko CRP – 2832%, IL-6 – 436%, IL-1β – 332%, TNF-alfa – 35%, IL-10 – 511% i IL-8 – 239%. Dolegliwości żołądkowo-jelitowe były zgłaszane przez 75% uczestników [10].
Wniosek z badań: długotrwały i intensywny wysiłek zdecydowanie nasila stan zapalny w organizmie, który – jak pokazały wcześniejsze badania na myszach – jeszcze długo może mieć swoje skutki w organizmie.
Kolejne badanie przeprowadzono na grupie 19 uczestników 230 km ultramaratonu, w którym średni czas konkurencji wyniósł ponad 27 godzin. Uczestników badano po każdym etapie biegu. Ocenie podlegały: poziom endotoksyn, CRP, profil cytokin (IL-6, IL-1β, TNF-alfa, IFN-γ, IL-10 i IL-1ra), osmolarność osocza, dolegliwości ze strony układu pokarmowego i tolerancja temperatury.
W wybranych etapach wyniki kształtowały się następująco: endotoksyny (pik: 21% w etapie 5), białko C-reaktywne (889% w etapie 3), IL-6 (152% w etapie 2), IL-1β (95% w temperaturze w etapie 5), TNF-α (168% w etapie 5), IFN-γ (102% w etapie 5), IL-10 (1271% w etapie 3) i IL-1ra (106% w etapie 5).
Powrót do równowagi
Naukowcy przeanalizowali również niezbędny czas powrotu do równowagi w organizmie. Nie zrobili tego przy okazji badanego biegu, lecz przeanalizowali podobne wyczyny sportowe. Zauważono, że IL-6 i TNF-alfa wracają do równowagi w ciągu 24 godzin po 50-kilometrowym maratonie. Po innym maratonie – 100 km – IL-6, IL-10 i IL-1ra wracały do wartości wyjściowych w ciągu siedmiu dni. W kolejnym badaniu po triathlonie IL-6 pozostawał podwyższony w pierwszym dniu (345%) i następne pięć dni (79%), podczas gdy IL-10 został podniesiony w dniu zawodów (37%), a później spadł poniżej wartości wyjściowej piątego dnia.
Długi czas powrotu do równowagi i długotrwałe oddziaływanie czynników zapalnych może przyczynić się do zespołu przewlekłego zmęczenia, chorób autoimmunologicznych, a nawet nowotworów [11].
Jak walczyć ze stanami zapalnymi?
- Przywróć prawidłową metylację.
- Zadbaj o swoje jelita.
- Jeśli pojawia się choroba autoimmunologiczna, warto wdrożyć protokół autoimmunologiczny.
- Warto wykonać badanie flory jelitowej i szczelności jelita – poziom zonuliny, jak również wdrożyć probiotykoterapię oraz dietę regenerującą jelita.
- Jeśli są w organizmie stany zapalne, choroby autoimmunologiczne, podwyższony poziom zonuliny, należy zamienić intensywną aktywność fizyczną na spacery.
- Warto suplementować kurkuminę, która ma zdolność do obniżania TNF-alfa oraz IL-6 [12, 13, 14, 15].
Bibliografia:
- Armstrong P. B., Armstrong M. A., Pardy R. L., Child A., Wainwright N. Immunohistochemical Demonstration of a Lipopolysaccharide in the Cell Wall of a Eukaryote, the Green Alga, Chlorella, http://www.biolbull.org/ content/203/2/203.long (30.06.2016).
- Winczewska-Wiktor A., Malendowicz-Major B., Steinborn B., Rola homocysteiny w fizjologicznym rozwoju i patofizjologii zaburzeń układu nerwowego u dzieci, https://neurologia-dziecieca.pl/neurologia_42-11-21.pdf (30.06.2016).
- Kraczkowska S., Suchocka Z., Pachecka J. Podwyższone stężenie homocysteiny we krwi jako wskaźnik zagrożenia zdrowia, http://biuletynfarmacji.wum.edu.pl/0503Kraczkowska/0Kraczkowska.html (30.06.2016).
- Wierzbicka I., Jestem na diecie, a nie chudnę, „Food Forum” (2015) nr 4, s. 50–58.
- Berthold-Losleben M., Himmerich H., The TNF-alpha System: Functional Aspects in Depression, Narcolepsy and Psychopharmacology, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2687935/ (30.06.2016).
- Gołąb J., Jakóbisiak M., Lasek W., Stokłosa T., Immunologia, Warszawa 2007.
- Jaźwa A., Leukotrieny cysteinylowe – mediatory zapalenia astmatycznego, http://bioinfo.mol. uj.edu.pl/articles/Jazwa04 (22.03.2016).
- Qin L., Wu X., Block M.L., Liu Y., Breese G.R. i in., Systemic LPS Causes Chronic Neuroinflammation and Progressive Neurodegeneration, http://www.ncbi.nlm.nih.gov/pmc/ articles/PMC2871685 (30.06.2016).
- Fuhrmann M., Bittner T., Jung Ch. K.E. i in., Microglial Cx3cr1 knockout prevents neuron loss in a mouse model of Alzheimer’s disease, https://pubmed.ncbi.nlm.nih.gov/20305648/ (30.06.2016).
- Gill S. K., Hankey J., Wright A. i in., The Impact of a 24-h Ultra-Marathon on Circulatory Endotoxin and Cytokine Profile, https://pubmed.ncbi.nlm.nih.gov/25941924/ (30.06.2016).
- Gill S. K., Teixeira A., Rama L. i in., Circulatory endotoxin concentration and cytokine profile in response to exertional-heat stress during a multi-stage ultra-marathon competition, https://pubmed.ncbi.nlm.nih.gov/25830597/ (30.06.2016).
- Okunieff P., Xu J., Hu D. i in., Curcumin protects against radiation-induced acute and chronic cutaneous toxicity in mice and decreases mRNA expression of inflammatory and fibrogenic cytokines. Int J Radiat Oncol Biol Phys, https://pubmed.ncbi.nlm.nih.gov/16751071/ (30.06.2016).
- Siddiqui A. M., Cui X., Wu R., Dong W., The anti-inflammatory effect of curcumin in an experimental model of sepsis is mediated by up-regulation of peroxisome proliferator-activated receptor-gamma, https://pubmed.ncbi.nlm.nih.gov/16715036/ (30.06.2016).
- Gulcubuk A., Altunatmaz K., Sonmez K., Haktanir-Yatkin D., Effects of curcumin on tumour necrosis factor-alpha and interleukin-6 in the late phase of experimental acute pancreatitis, https://pubmed.ncbi.nlm.nih.gov/16411910/ (30.06.2016).
- Lantz R. C., Chen G. J., Solyom A. M, Jolad S. D., The effect of turmeric extracts on inflammatory mediator production, http://www. ncbi.nlm.nih.gov/pubmed/16008121 (30.06.2016).
Autor
Iwona Wierzbicka
Neurodegeneracja mózgu a jelita – sprawdź, co mają ze sobą wspólnego.
Endotoksyna to kompleks lipopolisacharydowy (LPS) występujący w błonie zewnętrznej bakterii Gram-ujemnych i cyjanobakterii, czyli sinicach, np. spirulinie. Endotoksynę LPS znaleziono również w organizmie eukariotycznym, jakim jest zaliczana do królestwa roślin chlorella [1]. LPS jest to toksyna dla naszego organizmu, która uwalnia się po rozpadzie (lizie) komórki, czyli w momencie śmierci naturalnej, pod wpływem podania antybiotyku i najprawdopodobniej podczas trawienia w żołądku. Zatrucie endotoksynami jest mechanizmem sepsy. Przedostawanie się endotoksyn do krwiobiegu i tkanek organizmu stanowi duże zagrożenie, jeśli jest długotrwałe, ponieważ jest przewlekłym stanem zapalnym dla organizmu. Dużym zagrożeniem jest również wtedy, gdy pojawia się nagle, a mechanizmy detoksykujące są upośledzone.
Kiedy możemy mieć niesprawne mechanizmy detoksykujące?
- Stłuszczenie lub słaba praca wątroby – zwykle widoczne są nieprawidłowości w badaniu krwi: AST, ALT, GGTP, bilirubina, kwas moczowy.
- Niewydolność lub dysfunkcja nerek: mocznik, kreatynina, BUN, eGFR.
- Choroba autoimmunologiczna: dowolne przeciwciała, np. ANA, aTPO, aTG, APCA, ANCA, itp.
- Problem z metylacją z powodu upośledzonego genu metylacji MTHFR (homo- lub heterozygota), który jest odpowiedzialny m.in. za oczyszczanie organizmu, regenerację, wytwarzanie glutationu, endogennego antyoksydanta.
- Podwyższony poziom homocysteiny [2, 3]. Według zakresu norm referencyjnych poziom jej powinien się mieścić do 15 μmol/l, natomiast doświadczenie pokazuje, że poziom powyżej 7 μmol/l często świadczy o zaburzeniach metylacji i współistniejącym defekcie genu MTHFR.
Kiedy endotoksyny pojawiają się w krwiobiegu?
- Gdy cierpimy na infekcje bakteryjne, o których nawet możemy nie wiedzieć, np. przewlekłe infekcje gardła, migdałów, ucha, zęba, pęcherza.
- Jeżeli mamy przetrwałe bakterie typu: Chlamydia pneumoniae, yersinia, salmonella, a o których nie wiemy, dopóki nie wykonamy specjalistycznych badań krwi.
- Podczas antybiotykoterapii. Wtedy intensywnie obumierają bakterie w organizmie oraz jelitach.
- W sytuacji gdy mamy rozszczelnione połączenia ścisłe w jelitach (tzw. syndrom cieknącego jelita). Jelito to największy rezerwuar bakterii Gram-ujemnych i endotoksyn. Markerem rozszczelnienia jelita jest badanie poziomu zonuliny z kału.

Obejrzyj film: Jelita – candida, nieszczelne, nadwrażliwe
Endotoksyna LPS z krwi
W specjalistycznym laboratorium można wykonać badanie, które określi poziom endotoksyny LPS we krwi. Jednakże należy wziąć pod uwagę, że chwilowy poziom może zależeć od liczby ognisk zapalnych w organizmie oraz od szczelności jelita. Skoro jelito jest największym rezerwuarem endotoksyn, to badanie krwi warto wykonać dopiero wtedy, gdy poziom zonuliny w kale będzie w normie. W przeciwnym razie nie rozstrzygniemy, czy endotoksyny we krwi pochodzą z nieszczelnych jelit, czy też mamy inne ogniska zapalne w organizmie.
Stany zapalne
Krążące we krwi endotoksyny LPS wyzwalają w organizmie prozapalne cytokiny, m.in. IL-1, IL-6, TNF-alfa. Nasilają one lub wywołują insulinooporność, silny efekt kataboliczny białek mięśniowych, modyfikują skład błony komórkowej, prowadząc do zaburzeń funkcjonowania receptorów insulinowych. Powodują fosforylację reszt serynowych białka IRS-1, hamując aktywację 3-kinazy fosfatydyloinozytolu i translokację białka GLUT-4 do błony komórkowej, obniżając w ten sposób wychwyt glukozy przez komórkę. IL-6 odgrywa rolę w powstawaniu insulinooporności w mięśniach szkieletowych, adipocytach, hepatocytach, komórkach β trzustki, prowadząc do rozwoju cukrzycy typu 1 i 2, hamuje glikogenezę w komórkach wątrobowych [4].

Do tej pory stany zapalne kojarzono z niemożliwością schudnięcia, z zaburzeniami budowy masy mięśniowej, z podłożem chorób autoimmunologicznych, natomiast nieczęsto zdawano sobie sprawę z tego, że pod wpływem stanów zapalnych neurodegeneracji ulega również mózg. Nadmiar TNF-alfa może być odpowiedzialny za neurodegenerację mózgu, chorobę Parkinsona, Alzheimera, narkolepsję i depresję [5].
TNF-alfa
TNF-alfa to czynnik martwicy nowotworu (ang. tumor necrosis factor). Jest prozapalną cytokiną produkowaną głównie przez monocyty i makrofagi, ale również w mniejszym stopniu m.in. przez adipocyty, neutrofile, mastocyty, fibroblasty oraz limfocyty [6].
- Działa cytotoksycznie na wiele komórek nowotworowych poprzez kaskadę kwasu arachidonowego. Prowadzi to do wzrostu stężenia wolnych rodników wewnątrz komórki nowotworowej oraz jej śmierci (dlatego też często wspomina się, że nadmierna suplementacja antyoksydantami nie musi być korzystna).
- Pobudza wątrobę do produkcji białka fazy ostrej (CRP), ale nie każdy stan zapalny przebiega z podwyższonym poziomem CRP.
- Zwiększa insulinooporność tkanek obwodowych.
- Stymuluje fagocytozę, a więc „zjadanie” bakterii. Niestety układ immunologiczny czasami popełnia fatalną pomyłkę, (jak to ma miejsce w chorobach autoimmunologicznych) i „zjadane” są własne komórki ważnych narządów. Nadmierne wydzielanie TNF-alfa łączy się z chorobami autoimmunologicznymi i nowotworami, gdyż uruchomienie fagocytozy na własne komórki doprowadza do zniszczenia, natomiast uruchomienie szlaku arachidonowego (to ta sama sytuacja co przy nadmiarze kwasów omega-6) to produkcja prozapalnych cytokin, które w nadmiarze działają pronowotworowo [6].
Prozapalne leukotrieny, które powstają z kwasu arachidonowego, pobudzają produkcję śluzu. Może się to objawiać katarem, skurczem oskrzeli u chorych na astmę, uszkodzeniem nabłonka naczyń krwionośnych, przez co może wzrastać poziom cholesterolu jako efekt reakcji obronnej i „naprawczej”. Zwiększają przepuszczalność nabłonka naczyń krwionośnych, co ułatwia migrację komórek zapalnych z krwi do tkanek i nasila dodatkowo odpowiedź zapalną. Działają upośledzająco na układ immunologiczny, mogą zaburzać produkcję interferonu. Wywołują również reakcje ogólnoustrojowe, np. nadciśnienie tętnicze, upośledzenie czynności skurczowej lewej komory serca [7].
Stany zapalne w organizmie mogą zatem powodować wiele chorób, które leczy się objawowo bez szukania pierwotnej przyczyny. Tymczasem są nią stany zapalne, a te mogą być wywołane choćby ukrytą infekcją, dysbiozą jelitową i rozszczelnionym jelitem.
Obejrzyj webinar i dowiedz się więcej o stanach zapalnych.
Neurodegeneracja mózgu a endotoksyna LPS
Przeprowadzono doświadczenie na myszach, wstrzykując im roztwór z endotoksyną LPS. Spowodowało to gwałtowny wzrost TNF-alfa w mózgu. Wynik pozostawał podwyższony przez 10 miesięcy, natomiast obwodowe (wątroba, surowica) stężenie TNF-alfa opadło po dziewięciu godzinach w surowicy i po tygodniu w wątrobie. Podanie endotoksyny spowodowało również aktywację komórek odpornościowych mózgu – mikrogleju – poprzez receptory TNF. Ich aktywacja spowodowała wytwarzanie prozapalnych cytokin do mózgu oraz stan zapalny układu nerwowego i niszczenie neuronów. Ponadto zmniejszyła się ilość hydroksylazy tyrozynowej w istocie czarnej mózgu o 23% na okres siedmiu miesięcy po podaniu endotoksyny [8].
Zmiany w istocie czarnej mózgu, co często jest powiązane z ilością dopaminy – chemicznego przekaźnika sygnału między neuronami, leżą u podłoża choroby Parkinsona.
Zapalenie i aktywacja mikrogleju występuje powszechnie w patogenezie wielu chorób neurodegeneracyjnych, w tym choroby Alzheimera, Parkinsona, Huntingtona, stwardnienia rozsianego oraz stwardnienia zanikowego bocznego. Podejrzewa się, że komórki mikrogleju stają się zbyt aktywne i wytwarzają czynniki cytotoksyczne wobec komórek mózgowych.
Ekspozycja matki w ciąży na działanie endotoksyny LPS ma kluczowe znaczenie dla rozwoju płodu, po pierwsze mogą zostać uszkodzone neurony, a po drugie – co gorsze – komórki mikrogleju mogą zostać trwale pobudzone do wytwarzania czynników neurotoksycznych, które to nie zostanie wyłączone nawet po porodzie [8].
M. Fuhrmann wraz ze współpracownikami (2010) zbadał, że komórki odpornościowe mózgu (mikroglej) są w stanie niszczyć płytki beta-amyloidowe związane z chorobą Alzheimera, co jest pożądanym zjawiskiem. Okazuje się również, że te same komórki odpornościowe gromadzą się wokół neuronów jeszcze przed tym, jak komórki mózgowe zaczynają obumierać. Nie jest to do końca zrozumiałym paradoksem: dlaczego własne komórki odpornościowe niszczą własne neurony? Autoagresję komórek mikrogleju zauważono również u myszy w przebiegu innych neurodegeneracyjnych chorób [9].
Wysiłek fizyczny a stany zapalne
Duży wysiłek fizyczny nasila rozszczelnienie jelita, co powoduje dysfunkcję w układzie pokarmowym i zwiększenie liczby prozapalnych cytokin we krwi.
Przeprowadzono badanie na 17 uczestnikach 24-godzinnego ultramaratonu, gdzie dystans wynosił 122–208 km, przy temperaturze 0–20°C, w terenie górzystym.
Próbki analizowano pod kątem zawartości endotoksyn bakteryjnych, białka CRP, profilu cytokin i osmolarności osocza. Po biegu zawartość endotoksyn wzrosła 37%, białko CRP – 2832%, IL-6 – 436%, IL-1β – 332%, TNF-alfa – 35%, IL-10 – 511% i IL-8 – 239%. Dolegliwości żołądkowo-jelitowe były zgłaszane przez 75% uczestników [10].
Wniosek z badań: długotrwały i intensywny wysiłek zdecydowanie nasila stan zapalny w organizmie, który – jak pokazały wcześniejsze badania na myszach – jeszcze długo może mieć swoje skutki w organizmie.
Kolejne badanie przeprowadzono na grupie 19 uczestników 230 km ultramaratonu, w którym średni czas konkurencji wyniósł ponad 27 godzin. Uczestników badano po każdym etapie biegu. Ocenie podlegały: poziom endotoksyn, CRP, profil cytokin (IL-6, IL-1β, TNF-alfa, IFN-γ, IL-10 i IL-1ra), osmolarność osocza, dolegliwości ze strony układu pokarmowego i tolerancja temperatury.
W wybranych etapach wyniki kształtowały się następująco: endotoksyny (pik: 21% w etapie 5), białko C-reaktywne (889% w etapie 3), IL-6 (152% w etapie 2), IL-1β (95% w temperaturze w etapie 5), TNF-α (168% w etapie 5), IFN-γ (102% w etapie 5), IL-10 (1271% w etapie 3) i IL-1ra (106% w etapie 5).
Powrót do równowagi
Naukowcy przeanalizowali również niezbędny czas powrotu do równowagi w organizmie. Nie zrobili tego przy okazji badanego biegu, lecz przeanalizowali podobne wyczyny sportowe. Zauważono, że IL-6 i TNF-alfa wracają do równowagi w ciągu 24 godzin po 50-kilometrowym maratonie. Po innym maratonie – 100 km – IL-6, IL-10 i IL-1ra wracały do wartości wyjściowych w ciągu siedmiu dni. W kolejnym badaniu po triathlonie IL-6 pozostawał podwyższony w pierwszym dniu (345%) i następne pięć dni (79%), podczas gdy IL-10 został podniesiony w dniu zawodów (37%), a później spadł poniżej wartości wyjściowej piątego dnia.
Długi czas powrotu do równowagi i długotrwałe oddziaływanie czynników zapalnych może przyczynić się do zespołu przewlekłego zmęczenia, chorób autoimmunologicznych, a nawet nowotworów [11].
Jak walczyć ze stanami zapalnymi?
- Przywróć prawidłową metylację.
- Zadbaj o swoje jelita.
- Jeśli pojawia się choroba autoimmunologiczna, warto wdrożyć protokół autoimmunologiczny.
- Warto wykonać badanie flory jelitowej i szczelności jelita – poziom zonuliny, jak również wdrożyć probiotykoterapię oraz dietę regenerującą jelita.
- Jeśli są w organizmie stany zapalne, choroby autoimmunologiczne, podwyższony poziom zonuliny, należy zamienić intensywną aktywność fizyczną na spacery.
- Warto suplementować kurkuminę, która ma zdolność do obniżania TNF-alfa oraz IL-6 [12, 13, 14, 15].
Bibliografia:
- Armstrong P. B., Armstrong M. A., Pardy R. L., Child A., Wainwright N. Immunohistochemical Demonstration of a Lipopolysaccharide in the Cell Wall of a Eukaryote, the Green Alga, Chlorella, http://www.biolbull.org/ content/203/2/203.long (30.06.2016).
- Winczewska-Wiktor A., Malendowicz-Major B., Steinborn B., Rola homocysteiny w fizjologicznym rozwoju i patofizjologii zaburzeń układu nerwowego u dzieci, https://neurologia-dziecieca.pl/neurologia_42-11-21.pdf (30.06.2016).
- Kraczkowska S., Suchocka Z., Pachecka J. Podwyższone stężenie homocysteiny we krwi jako wskaźnik zagrożenia zdrowia, http://biuletynfarmacji.wum.edu.pl/0503Kraczkowska/0Kraczkowska.html (30.06.2016).
- Wierzbicka I., Jestem na diecie, a nie chudnę, „Food Forum” (2015) nr 4, s. 50–58.
- Berthold-Losleben M., Himmerich H., The TNF-alpha System: Functional Aspects in Depression, Narcolepsy and Psychopharmacology, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2687935/ (30.06.2016).
- Gołąb J., Jakóbisiak M., Lasek W., Stokłosa T., Immunologia, Warszawa 2007.
- Jaźwa A., Leukotrieny cysteinylowe – mediatory zapalenia astmatycznego, http://bioinfo.mol. uj.edu.pl/articles/Jazwa04 (22.03.2016).
- Qin L., Wu X., Block M.L., Liu Y., Breese G.R. i in., Systemic LPS Causes Chronic Neuroinflammation and Progressive Neurodegeneration, http://www.ncbi.nlm.nih.gov/pmc/ articles/PMC2871685 (30.06.2016).
- Fuhrmann M., Bittner T., Jung Ch. K.E. i in., Microglial Cx3cr1 knockout prevents neuron loss in a mouse model of Alzheimer’s disease, https://pubmed.ncbi.nlm.nih.gov/20305648/ (30.06.2016).
- Gill S. K., Hankey J., Wright A. i in., The Impact of a 24-h Ultra-Marathon on Circulatory Endotoxin and Cytokine Profile, https://pubmed.ncbi.nlm.nih.gov/25941924/ (30.06.2016).
- Gill S. K., Teixeira A., Rama L. i in., Circulatory endotoxin concentration and cytokine profile in response to exertional-heat stress during a multi-stage ultra-marathon competition, https://pubmed.ncbi.nlm.nih.gov/25830597/ (30.06.2016).
- Okunieff P., Xu J., Hu D. i in., Curcumin protects against radiation-induced acute and chronic cutaneous toxicity in mice and decreases mRNA expression of inflammatory and fibrogenic cytokines. Int J Radiat Oncol Biol Phys, https://pubmed.ncbi.nlm.nih.gov/16751071/ (30.06.2016).
- Siddiqui A. M., Cui X., Wu R., Dong W., The anti-inflammatory effect of curcumin in an experimental model of sepsis is mediated by up-regulation of peroxisome proliferator-activated receptor-gamma, https://pubmed.ncbi.nlm.nih.gov/16715036/ (30.06.2016).
- Gulcubuk A., Altunatmaz K., Sonmez K., Haktanir-Yatkin D., Effects of curcumin on tumour necrosis factor-alpha and interleukin-6 in the late phase of experimental acute pancreatitis, https://pubmed.ncbi.nlm.nih.gov/16411910/ (30.06.2016).
- Lantz R. C., Chen G. J., Solyom A. M, Jolad S. D., The effect of turmeric extracts on inflammatory mediator production, http://www. ncbi.nlm.nih.gov/pubmed/16008121 (30.06.2016).
Autor
Tagi
Administratorem Państwa danych osobowych jest osobowych jest Iwona Wierzbicka, prowadząca działalność gospodarczą pod firmą Ajwendieta Dietetyka Kliniczna Iwona Wierzbicka (NIP: 9910011175). Dane osobowe przetwarzane będą wyłącznie w prawnie usprawiedliwionych celach administratora danych polegających na prezentowaniu komentarzy dotyczących funkcjonowania serwisu internetowego oraz jakości towarów i usług w nim dostępnych. Podanie przez Państwa danych osobowych jest dobrowolne, ale też niezbędne do opublikowania komentarza. Szczegółowe informacje na temat przetwarzania Państwa danych osobowych mogą Państwo znaleźć w naszej Polityce prywatności na temat zasad przetwarzania danych osobowych.
Podobne tematy
Napoje dla dzieci – aromaty
Wiele soczków czy napojów zawiera "aromaty". To składnik, na który wiele osób nie zwraca uwagi. Dzieci kochają wyrazisty smak, a rodzic ma pewność, że to coś co jest w butelce jest faktycznie z tego co
WIĘCEJ >Śmietana – co się w niej kryje?
Kiedyś zachciało mi się jagód z cukrem i śmietaną :) Z moją manią zerkania na etykiety miałam problem znaleźć choć jedną z "normalnym" jak to przystało na śmietanę składem. Oto jedna z nich, zawiera: skrobię
WIĘCEJ >Jak schudnąć, kiedy nic nie działa?
Zmagasz się z dużą otyłością i masz trudność w wykonywaniu codziennych czynności? Chcesz schudnąć, ale dotąd podjęte kroki nie przynoszą efektu? Ten tekst i ta dieta są dla ciebie. Dowiedz się, jak schudnąć. Często słyszę,…
WIĘCEJ >9 niezbędnych środków w mojej apteczce
Nie jest to tekst o tym, co jest uniwersalne, ani o suplementach, które przyjmuję na co dzień, lecz o tym, co się znajduje w mojej apteczce. Pewne rzeczy warto mieć na wszelki wypadek. Używam ich…
WIĘCEJ >